Najpowszechniejszą metodą pomocy osobom uzależnionym od środków psychoaktywnych jest stacjonarna terapia oparta na metodzie społeczności terapeutycznej. Artykuł opisuje alternatywne podejście – leczenie w systemie opieki ambulatoryjnej.
Stworzenie optymalnego systemu pomocy dla osób uzależnionych i ich rodzin, który byłby skuteczną i adekwatną odpowiedzią na potrzeby zarówno ich samych, jak i społeczności, w których żyją, jest jednym z priorytetów polityki społecznej. W nieustającej debacie na temat skuteczności leczenia narkomanii różne grupy specjalistów prezentują odmienne przekonania dotyczące efektywności oddziaływań różnych systemów pomocy.
Konflikty interesów występują także między realizatorami programów terapeutycznych a decydentami, płatnikami usług kontraktowanych w ramach tych programów. Kontrowersje dotyczą ich finansowania i oczekiwań związanych z ich maksymalną efektywnością.
Czy tylko ośrodek?
Jeszcze nie tak dawno wśród osób zajmujących się profesjonalnie terapią osób uzależnionych od środków psychoaktywnych dominował pogląd, że najlepszą i najlepiej rokującą formą leczenia narkomanów jest długoterminowa rehabilitacja w ośrodku stacjonarnym, w oderwaniu od patogennego środowiska osób czynnie przyjmujących narkotyki. Pogląd ten wydaje się być słuszny do dziś dnia, szczególnie w odniesieniu do osób uzależnionych przewlekle i na tyle społecznie zmarginalizowanych, że ośrodek może stanowić jedyne miejsce umożliwiające zbudowanie od podstaw nowych, trzeźwych wzorców funkcjonowania społecznego dla zmotywowanych i widzących w tym szansę dla siebie pacjentów. Natomiast patrząc na aktualne problemy wynikające z przyjmowania substancji psychoaktywnych w szerszym kontekście, trudno takie podejście obronić, a uznawanie go za jedynie słuszne wydaje się być zjawiskiem nieracjonalnym, a nawet szkodliwym. Dzisiejsza scena narkotykowa w znacznym stopniu wydaje się odbiegać od wzorca znanego nam jeszcze z lat 90. ubiegłego stulecia. Środowisko narkomańskie nie jest już jednorodnym tworem subkultury, lecz konglomeratem wielu subkultur funkcjonujących w różnorodnych środowiskach. Trudno wyobrazić sobie nawet próbę znalezienia wspólnego punktu odniesienia dla osoby przyjmującej narkotyki, bywalca snobistycznych klubów, na co dzień realizującego się zawodowo, blokersa, a więc młodego, zaniedbanego wychowawczo „wychowanka ulicy” wielkomiejskich osiedli mieszkaniowych, czy chociażby mieszkańca wsi bądź małego miasteczka, spadkobiercy pokoleniowej, wyuczonej przez biedę i bezrobocie społecznej bezradności. Większość ośrodków stacjonarnych w naszym kraju pracuje metodą społeczności terapeutycznej. Formuła ta może się wydawać zbyt ograniczająca i nie zawsze odpowiednia w przypadku tak wielkich różnic między poszczególnymi kategoriami pacjentów. Biorąc pod uwagę osoby młode, funkcjonujące jeszcze w rolach społecznych, długoterminowa rehabilitacja stacjonarna może przysporzyć dodatkowych problemów wynikających bezpośrednio z samego faktu izolacji od swojego naturalnego środowiska społecznego. Obok niewątpliwych korzyści socjopsychologicznych przyspieszających proces zdrowienia, pobyt w ośrodku powoduje przerwanie relacji z rodziną (pierwotną i wtórną) oraz innymi środowiskowymi źródłami poczucia wspólnoty, przynależności, a tym samym poczucia bezpieczeństwa i własnej wartości wyrastających z więzi, identyfikacji i ciągłości uczestnictwa w życiu społecznym. Biorąc pod uwagę właśnie ten ograniczający aspekt leczenia stacjonarnego, wielu liderów przeformułowało programy swoich placówek na bardziej otwarte – w kierunku współpracy terapeutycznej z rodziną, która ma kapitalne znaczenie we wspieraniu pacjenta nie tylko w trakcie, ale przede wszystkim po leczeniu. Mając świadomość zniweczenia efektów leczniczych przez zjawisko tzw. wtórnej zależności (zależności od ośrodka i środowiska terapeutycznego), można zaobserwować tendencję do skracania programów i koncentrowania się na oddziaływaniach zmierzających do podejmowania przez pacjentów ról społecznych „na zewnątrz” (pracy, nauki, funkcjonowania w grupach rówieśniczych poprzez sport i rozwój zainteresowań).
O sukcesie terapeutycznym decyduje najczęściej ostatni, „wyjściowy” etap leczenia, dlatego oferta ośrodków stacjonarnych coraz częściej jest poszerzana o oddziaływania postrehabilitacyjne. Są one prowadzone w oparciu o program readaptacyjny hosteli, czyli wydzielonej części mieszkalnej dla najstarszych stażem członków społeczności, którzy nie biorą już czynnego udziału w codziennych zajęciach ośrodka (model living-in). Drugą formą tych oddziaływań jest tzw. model living-out, realizowany przez udostępnianie poza ośrodkiem mieszkań readaptacyjnych adeptom programów terapeutycznych. Stanowią one istotny pomost między życiem w swoistej subkulturze ośrodka a uczestniczeniem w życiu społecznym kształtowanym przez ludzi będących poza problemem1M. Kooyman, Społeczność terapeutyczna dla uzależnionych, Warszawa 2002..
Stąd już tylko krok do konkluzji, że w systemie ambulatoryjnej pomocy uzależnionym wszystkie te, wymienione tylko sygnalnie, ograniczenia programów stacjonarnych, po prostu nie występują. Ich dodatkowym atutem, być może decydującym w sposób bezdyskusyjny o większej efektywności, jest znacznie mniejszy koszt utrzymania zarówno infrastruktury, jak i pacjentów przy jednoczesnym wysokim standardzie usług terapeutycznych.
Moje kilkunastoletnie doświadczenie w pracy w systemie stacjonarnym i ambulatoryjnym doprowadziło mnie do dwóch konkluzji:
Oba systemy należy traktować komplementarnie, jako wzajemnie się wspierające i uzupełniające w niwelowaniu ograniczeń wynikających ze swojej specyfiki w oparciu o współpracę, a nie rywalizację między specjalistami i placówkami. Współpraca mogłaby zaowocować lepszym przepływem dokumentacji medycznej między systemami, wówczas można by uzupełniać diagnozę problemową i kontynuować proces terapeutyczny rozpoczęty w jednym systemie, dając beneficjentom programów poczucie ciągłości procesu zmian.
W kształtowaniu polityki społecznej w zakresie pomocy osobom uzależnionym i ich rodzinom wszyscy, a więc decydenci i realizatorzy, powinni kierować się nie ideologicznymi lub koniunkturalnymi przesłankami, ale argumentami racjonalnymi, opartymi na badaniach naukowych i dobrych praktykach. Przede wszystkim zaś należy brać pod uwagę głos samych zainteresowanych. Warto, wzorem najlepszych szkół psychoterapii, nazywać ich i traktować jak klientów, coraz bardziej świadomych swoich potrzeb i praw w zakresie udzielania im pomocy, szanować ich integralność. A za największą wartość w kontakcie terapeutycznym uznawać szacunek dla podmiotowości pacjenta, która wyraża się w jego prawie do decydowania o sobie i wyborze form terapii, w tym również w prawie do odmowy leczenia i poprzestania na korzystaniu z niektórych form pomocy z zakresu redukcji szkód (np. programu wymiany igieł i strzykawek).
System ambulatoryjny – lepsza dostępność, szeroka oferta
Leczenie osób uzależnionych w systemie ambulatoryjnym spełnia przede wszystkim dwa podstawowe kryteria, które mają według mnie decydujący wpływ na jego efektywność:
- Większa dostępność do różnorodnych form leczenia i możliwość doświadczania in statu nascendi problemów wynikających z destrukcyjnego funkcjonowania w środowisku ludzi zdrowych i na bieżąco ich przepracowywania (np. sygnały ostrzegawcze przed nawrotem i sytuacje wywołujące nawrót, ograniczanie spożycia lub zmiana wzoru używania). Tym samym podtrzymywanie i wzmacnianie wartości, jaką jest funkcjonowanie w rolach społecznych i możliwość dostosowania oferty terapii zarówno do wskazań medycznych, terapeutycznych, jak i preferencji samego klienta (np. udział w programie opartym na abstynencji lub redukcji szkód, obejmujący także leczenie substytucyjne).
- Możliwość opracowania zindywidualizowanego programu terapii, opartego na bliskiej, partnerskiej relacji z terapeutą. Właściwy kontakt terapeutyczny, uwzględniający poziom motywacji, osobiste zasoby, doświadczenia i umiejętności psychospołeczne klienta oraz jego możliwości w zakresie tempa i jakości zmian, daje terapeucie możliwość podążania za klientem w sposób nie narzucający się i empatycznego reagowania na zachowania będące konsekwencją choroby. Dzięki temu możliwe jest udostępnienie klientowi przestrzeni na jego aktywność i inicjatywę. Jest to na ogół korektywne doświadczenie dla osób uwikłanych w takie systemy rodzinne i społeczne, które skutecznie blokowały rozwój tych cech i jednocześnie generowały zachowania destrukcyjne w odpowiedzi na brak akceptacji, punitywność, a nawet przemoc, odrzucenie i marginalizację.
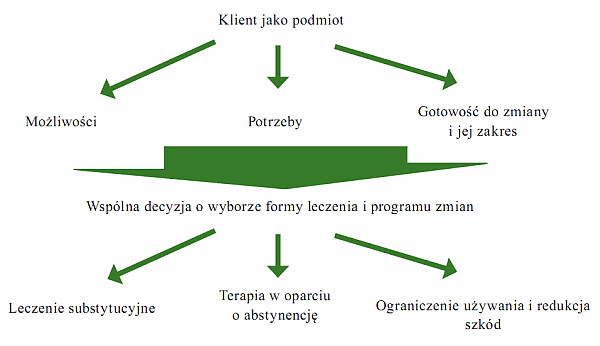
Im bogatsza jest oferta placówki ambulatoryjnej dla osoby uzależnionej, tym bardziej uwzględniana jest podmiotowość klienta i jego prawo do wyboru zarówno form, jak i sposobów leczenia. Wyraża się w tym także postawa specjalistów udzielających pomocy, nastawionych na realne i osiągalne efekty leczenia, w duchu poszanowania wolności i praw pacjenta. Można to graficznie ująć następująco:
Proces zdrowienia w systemie ambulatoryjnym
Terapia osób uzależnionych opiera się w znacznej mierze na takim integrowaniu podejść i modeli teoretycznych, by w praktyce osiągnąć readaptację społeczną zgodną z wyobrażeniami i gotowością tych osób do zmiany, wyrażającą się poprzez:
- zachowanie trwałej abstynencji od środków psychoaktywnych, znaczne ograniczenie ich używania lub zmiana wzorów używania (np. leczenie substytucyjne);
- samodzielne, konstruktywne rozwiązywanie własnych problemów;
- podejmowanie i modyfikację ról społecznych (zawodowych, rodzinnych, towarzyskich);
- zerwanie kontaktu z destrukcyjną subkulturą;
- samorealizację i rozwój osobisty.
Osoba uzależniona osiąga te cele, dokonując w sobie zmian w trakcie procesu terapeutycznego w obszarze myślenia, emocji, zachowania i postaw, dzięki byciu w relacji i poprzez relację (w indywidualnym lub/i grupowym kontakcie terapeutycznym).
Na pierwszym etapie leczenia, który można nazwać adaptacyjno-motywacyjnym, praca z osobą uzależnioną polega na oddziaływaniach psycho- i socjoterapeutycznych w oparciu o teorie behawiorystyczne. Głównym celem terapii w tej fazie jest odejście klienta od wyuczonych zachowań nałogowych związanych z alkoholem czy narkotykami i zastąpienie ich innymi zachowaniami, które determinowane są przez wskazania zawarte w kontrakcie terapeutycznym.
Dalszy etap terapii – nastawiony na transformację postaw osoby uzależnionej, konfrontowanie ich w kontakcie indywidualnym i grupowym – wymaga stosowania w pracy z klientem metod i narzędzi z zakresu psychoterapii z zastosowaniem różnych szkół i orientacji teoretycznych, w zależności od przekonań, metod i filozofii pracy terapeuty czy zespołu leczącego. Chodzi tu bowiem o zmiany wewnętrzne każdego klienta w obrębie myślenia, uczuć, postaw i norm. Poprzez uczestnictwo w treningu interpersonalnym, intrapsychicznym, asertywności i głębokie zaangażowanie w psychoterapię indywidualną i grupową klient dokonuje wglądu w siebie i decyduje o rezygnacji z destrukcyjnych mechanizmów obronnych na rzecz konstruktywnego rozwoju, opartego na własnych zasobach psychologicznych i umiejętnościach społecznych. Tym samym buduje na nowo obraz samego siebie i określa stosunek do świata. Zaspokaja podstawowe potrzeby w sposób bardziej dojrzały. Korekcja zachowań odbywa się poprzez uczestnictwo w zajęciach psychoedukacyjnych, psychodramach, zawiera się w informacjach zwrotnych, jest widoczna w relacjach i nieformalnych kontaktach międzyludzkich.
Ostatnim etapem leczenia są oddziaływania postterapeutyczne, które zachęcają klienta do podejmowania większych wysiłków na rzecz angażowania się w aktywności niezwiązane z terapią. Praca z klientem koncentruje się wokół jego problemów dotyczących pracy zawodowej, nauki, rodziny i często ma charakter interwencji wobec bieżących wydarzeń w jego życiu. Osoba uzależniona pogłębia swą edukację i doświadczenie związane z własną chorobą i trzeźwieniem, konfrontuje się z sytuacjami trudnymi i szuka wsparcia w radzeniu sobie z nimi, a także dzieli się swoimi przeżyciami: chwali osiągnięciami, przeżywa porażki. Jest to również optymalny czas do podjęcia systemowej terapii rodzinnej, małżeńskiej czy par, zwłaszcza dla tych osób, które założyły już własne rodziny lub żyją w długotrwałych związkach nieformalnych. Właśnie teraz następuje przestawienie się z nałogowych mechanizmów przystosowania na zdrowe, uwzględniające potrzeby związku i innych członków rodziny.
W końcu klient nieuchronnie zbliża się do momentu separacji z terapeutą lub zespołem, postrzeganym jako źródło pomocy w odzyskaniu zdrowia i równowagi życiowej. Rozstanie stanowi problem, który trzeba rozwiązać w taki sposób, by klient zaczął źródło siły widzieć w sobie i by mógł w pełni żyć samodzielnie. Brak pomyślnego rozwiązania „problemów rozstaniowych” może doprowadzić do wtórnego uzależnienia się klienta od instytucji i ludzi z nią związanych. Może uniemożliwić konstruktywne funkcjonowanie klienta poza nimi. Jak już wspomniałam, prawdopodobieństwo wtórnej zależności od terapii jest zjawiskiem częściej występującym w systemie stacjonarnej pomocy, gdzie specyfiką jest budowanie więzi społecznej i emocjonalnej pacjenta ze środowiskiem terapeutycznym ośrodka. Na tej podstawie dokonują się jego zmiany wewnętrzne. Kontrakt terapeutyczny realizowany w systemie ambulatoryjnym nie zakłada takiej strategii, a dynamika pracy w oparciu o relację terapeutyczną, która osobiście jest mi najbliższa, przewiduje pracę nad rozwiązaniem tej relacji. Umożliwia to klientowi zarówno uporanie się z uczuciami towarzyszącymi rozwiązywaniu relacji, jak i ma wymiar bardziej uniwersalny, ponieważ uczy klienta radzenia sobie z problemem utraty. Jest to jeden z podstawowych problemów egzystencjalnych współczesnego człowieka, który często leży u podłoża ucieczkowych zachowań destrukcyjnych, takich jak narkomania, alkoholizm, hazard i inne uzależnienia oraz takich zachowań akceptowanych społecznie, a nawet wzmacnianych medialnie, jak postawa bezrefleksyjnego hedonizmu, konsumpcjonizmu czy bezwzględnej rywalizacji o mniej lub bardziej użyteczne dobra materialne. Do placówek ambulatoryjnych trafiają coraz częściej ludzie nie tyle potrzebujący długoterminowej terapii antyuzależnieniowej, co osoby zagubione, nie radzące sobie z wyzwaniami współczesności i nie nadążające za tempem życia.
Kontakt z klientem uzależnionym i praca z nim w procesie zdrowienia
Środki psychoaktywne mają wpływ na zachowania klienta (zarówno werbalne, jak i niewerbalne), oddziałują także na jego świadomość, emocje, postępowanie i na funkcje poznawcze. Zachowując uważność i biorąc pod uwagę ten wpływ środków psychoaktywnych musimy, przy organizowaniu pomocy, zadbać o spełnienie szeregu warunków sprzyjających pożądanemu kontaktowi. Pierwszy kontakt z klientem ma często podstawowe znaczenie dla utrzymania relacji i nawiązania współpracy, od niego w dużej mierze zależy, czy klient zechce podjąć wysiłek w kierunku zmiany. To, czy potrafimy odpowiednio zareagować na jego problemy, uwzględniając jego wolę, będzie miało duży wpływ na relację z nim. Jeśli będziemy patrzyli na klienta okiem eksperta, który z góry wie, co się z nim dzieje, albo będziemy go „przesłuchiwać”, wytworzymy dystans uniemożliwiający wejście w prawidłową relację terapeutyczną. Osoba uzależniona, rozpoczynająca leczenie, ma przede wszystkim złe doświadczenia – na różnych poziomach – w kontaktach międzyludzkich. Zadbanie o właściwy przebieg pierwszego kontaktu, bez uprzedzeń i stereotypów, nakierowanego na klienta i jego potrzeby, stwarza szansę na dostarczenie mu konstruktywnego doświadczenia społecznego.
Podczas pierwszego spotkania zostaje ustanowiony ton relacji. Kontakt powinien opierać się na akceptacji, empatii, otwartości, także na fachowości terapeuty, której wyznacznikiem powinna być prezentowana przez niego wiedza oraz umiejętnie zaznaczone granice relacji. Rozumiejąc trudną sytuację klienta (lęk, poczucie nieradzenia sobie z wieloma problemami), musimy zachować neutralność, by nie stworzyć pacjentowi złudnej nadziei na osobistą relację. Zaangażowanie terapeuty powinno służyć procesowi zmian i dla dobra klienta nie wolno wchodzić z nim w osobiste, pozaterapeutyczne kontakty. Klientom, zwłaszcza na początku procesu zdrowienia, potrzebna jest nadzieja, że zmiana jest możliwa, i optymizm, że angażując cały swój wysiłek, mogą ją osiągnąć. Aby być wiarygodnym, także terapeuta musi w to wierzyć. Każda, nawet najmniejsza, pozytywna zmiana powinna być przez terapeutę dostrzeżona i uświadomiona klientowi w kategoriach małego sukcesu na drodze do osiągnięcia celu, a więc pełnego sukcesu w terapii.
Na dalszym etapie procesu zdrowienia osoba uzależniona kontaktuje się z terapeutą już nie przez pryzmat objawów i zaburzeń spowodowanych używaniem substancji psychoaktywnych, lecz nawiązuje kontakt w coraz większym stopniu partnerski. Jest coraz bardziej świadoma siebie, własnych potrzeb i zasobów. W tym okresie szczególnie ważne jest podążanie za klientem. Oprócz okazywania mu empatii i szacunku, należy brać pod uwagę to, co zgłasza jako swoje mocne strony, liczyć się z jego ograniczeniami, wsłuchiwać się w jego poglądy, uwzględniać jego wizję trzeźwego, czy trzeźwiejszego życia. Przyznawanie klientowi prawa do samostanowienia w kwestiach dla niego ważnych i uznanie jego koncepcji, pomysłów i rozwiązań życiowych jest fundamentalną zasadą świadczącą o tolerancji i poszanowaniu jego odrębności i autonomii. Narzucanie własnych poglądów, intruzyjność i nacisk na klienta świadczą nie tylko o braku prawdziwego rozumienia drugiego człowieka, ale mogą zniweczyć wysiłek klienta ukierunkowany na odzyskanie poczucia własnej wartości, a tym samym postawić pod znakiem zapytania jego leczenie i zmianę. To klient określa efekt procesu terapeutycznego i to, co dla niego jest sukcesem, a osoba udzielająca pomocy musi to przyjąć i uznać.
W procesie zdrowienia klient jakiś czas trwa w ambiwalencji między niepewnością a wiarą w siebie, jest „pomiędzy” porzuconą tożsamością narkomana czy alkoholika a nową rolą – pełnowartościowego członka społeczeństwa. Mając styczność w tym okresie z różnymi instytucjami pomocowymi osoba uzależniona może utrwalić w sobie albo postawę odpowiedzialności i własnej kompetencji w radzeniu sobie w życiu, albo postawę ujawniającą poczucie nieadekwatności, rozczarowania, wyobcowania i bezradności w zetknięciu z nieżyczliwością, ignorancją czy dyskryminacją generowaną przez stereotypy związane z wyobrażeniami przedstawicieli tych instytucji o osobach uzależnionych.
Znaczenie osobistych predyspozycji w pracy z klientem specyficznym
Szczególnego podejścia wymagają osoby uzależnione z tzw. podwójnym rozpoznaniem. Są to klienci, u których na objawy wynikające z uzależnienia nakładają się symptomy zaburzeń psychicznych, ograniczających w znacznym stopniu ich zdolność do adekwatnych reakcji w kontaktach społecznych. Zaburzenia te często eliminują ich z programów terapeutycznych opartych na metodach pracy grupowej ze względu na trudności w adaptowaniu się w jakimkolwiek środowisku społecznym. Narkotyki czy alkohol były dla tych osób sposobem na nawiązywanie kontaktu, działały spustowo na napięcie związane z nasilaniem się objawów, a tym samym ograniczały lub wręcz wykluczały motywację do zmiany.
W procesie zdrowienia osoby te z dużym wysiłkiem wchodzą w relacje, a lęk przed kontaktem często pokrywają zachowaniami agresywnymi lub skrajnym wycofaniem graniczącym z autyzmem. Ich proces zdrowienia wymaga leczenia psychiatrycznego, obejmującego farmakoterapię i podtrzymującą psychoterapię z elementami treningu społecznego.
W tych specyficznych przypadkach rola osoby pomagającej bywa dla klienta kluczowa. Jego pozytywny kontakt ze światem budowany jest w oparciu o relacje z osobami, do których ma zaufanie i z którymi czuje się bezpiecznie. Im więcej takich osób w otoczeniu zdrowiejącego pacjenta, tym lepsze rokowania jego readaptacji. Udzielenie skutecznej i kompetentnej pomocy takim osobom wymaga uporania się z własnym lękiem i uprzedzeniami wynikającymi ze stereotypów określających wizerunek i funkcjonowanie osób psychicznie chorych. Wzmacniając w sobie uczucie empatii, zrozumienie i szacunek dla tych osób, nie należy rezygnować z partnerstwa wynikającego z przekonania, że jesteśmy sobie równi. Protekcjonalność wyklucza poszanowanie autonomii i jest takim samym źródłem niepowodzeń w kontakcie, jak bezduszność czy arogancja. Należy pamiętać, że osoba uzależniona z podwójnym rozpoznaniem trafia do instytucji pomocowych z reguły w momencie zdrowienia, a więc w fazie remisji objawowej. Jest zatem zdolna do pełnej współpracy i wysiłku na rzecz osiągania nakreślonych wspólnie celów i angażuje się tym bardziej, im większe ma poczucie, że pomagający wierzy w nią i jej możliwości. Spokój, otwartość, kompetencja, życzliwość i odpowiedni system wymagań osób pomagających są dla tych klientów elementami modelującymi właściwe zachowania społeczne, przywracają chęć do życia i wchodzenia w relacje, napawają optymizmem co do rezultatów podejmowanych zadań i ról społecznych.
Skutecznym sposobem osiągania niezbędnych umiejętności jest dla osób pomagających samoświadomość uzyskiwana na drodze szkoleń, treningów i superwizji, które powinny być standardem w ich pracy.
Poza prowadzeniem działań terapeutycznych specyfiką systemu ambulatoryjnego powinno być rozbudowywanie oferty o działania podejmowane przez wykwalifikowanych pracowników socjalnych, wolontariuszy, liderów programów samopomocowych, którzy z powodzeniem mogą podjąć współpracę z klientem, nie nazywając podejmowanych działań terapią (często mającą dla klienta negatywną konotację). Skuteczny system pomocy osobom uzależnionym można budować także poza strukturami służby zdrowia, tak jak np. w Wielkiej Brytanii, która mając najstarsze tradycje w pracy socjalnej, dysponuje nowoczesnymi, opartymi na badaniach naukowych, modelami pomocy społecznej, wykorzystując je także w pracy z osobami uzależnionymi.
Model kompetentnej pomocy jako wybrany przykład pracy socjalnej
Model kompetentnej pomocy jest ogólnym schematem pracy z klientem, umożliwiającym zaplanowanie efektywnego procesu pomocy. Składa się z trzech etapów umożliwiających samodzielne udzielenie przez klienta odpowiedzi na kluczowe pytania:
- Jaka jest moja obecna sytuacja? (określenie kluczowych problemów);
- Co chciałbym osiągnąć zamiast tego, co mam? (określenie własnych potrzeb i pragnień, wskazanie tych najważniejszych, znalezienie bodźca motywującego do wprowadzania zmian);
- Co powinienem zrobić, aby osiągnąć to, czego potrzebuję? (określenie możliwości działania, wybór najlepszej strategii);
- Jak mogę osiągnąć to, czego potrzebuję? (wybór najlepszej strategii osiągnięcia celu, sporządzenie planu działania).
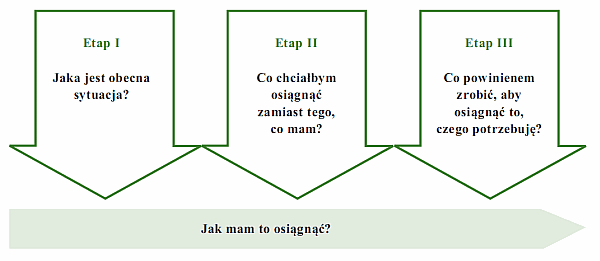
Rysunek 1. Schemat modelu kompetentnej pomocy
Etap I. Dzieli się na trzy działania, które pomogą klientowi znaleźć odpowiedź na główne pytanie tej fazy. Są to:
- Historia. Na tym etapie zadaniem pracownika jest udzielenie pomocy klientowi w opowiedzeniu jego historii, ze wszystkimi szczegółami, które ułatwią przejście na etap celu. Klient powinien na tym poziomie dojść do jasnego obrazu tego, co dzieje się w jego życiu.
- Białe plamy. Udzielenie pomocy klientowi w odnalezieniu ważnych obszarów (np. problemów, postrzegania samego siebie, niewykorzystanych szans), które do tej pory pozostawały w ukryciu i nieświadomości klienta.
- Wybór właściwych problemów/szans do pracy nad nimi. Pomoc klientowi w selekcji ujawnionych problemów, wyborze tych, których rozwiązanie w największym stopniu wpłynie na istotne zmiany w jego życiu. Bardzo ważna jest taka praca z klientem, która zapobiegnie zajmowaniu się problemami nieistotnymi. Decydującym kryterium procesu pomocy powinny być potrzeby klienta, a nie teorie pomagającego.
Etap II. Dzieli się na trzy składowe, skoncentrowane na tworzeniu scenariusza dochodzenia do pożądanej sytuacji, następnie harmonogramu działań, które umożliwią doprowadzenie do zamierzonych zmian. A więc na tym etapie poszukuje się odpowiedzi na pytanie o cel zmian i sposoby jego osiągnięcia. Etap można podzielić na następujące zagadnienia:
- Perspektywy lepszej przyszłości. Pomagający zachęca klienta do tworzenia, przy użyciu wyobraźni, pożądanych elementów przyszłości. Dzięki temu klient ma szansę wyjść poza zamknięty krąg problemów, w którym tkwił dotychczas i z nadzieją spojrzeć w przyszłość. Kreatywne myślenie o własnej przyszłości może także pomóc mu w lepszym zrozumieniu obecnej sytuacji.
- Harmonogram zmian. Klient ustanawia cele, stanowiące dla niego realne wyzwanie. Ustalone cele powinny umożliwić rozwiązanie problemów i wykorzystanie zaprzepaszczonych szans (określonych na pierwszym etapie procesu). Następnie powinien skonstruować harmonogram dochodzenia do planowanych zmian.
- Zaangażowanie. Realizacja wybranych celów wymaga najczęściej dużego nakładu sił i odwagi ze strony klienta. W tej fazie procesu osoba pomagająca jest niezwykle ważna dla klienta. Powinna pilnować, aby zdefiniowane cele pozostawały osiągalne dla klienta oraz pomagać mu wytrwać, aż osiągnie to, czego potrzebuje i pragnie.
Etap III. Skupia się na pracy, jaką klient musi wykonać, aby przełożyć priorytety na działania prowadzące do rozwiązania problemów. Na tym etapie należy rozwiązać następujące kwestie:
- Możliwe działania. Pomagający powinien się skupić na stymulowaniu klienta do rozważenia różnych dróg osiągnięcia wyznaczonych celów. Powinien przy tym uważać, aby klient nie działał pochopnie lub chaotycznie. Chodzi o zapobieżenie takiej sytuacji, w której mimo że cel został dobrze dobrany, to jednak nie został osiągnięty na skutek niewłaściwego sposobu jego realizacji.
- Wybór najbardziej trafnej strategii działania. W tej fazie pomagający ma za zadanie pomóc klientowi w znalezieniu takiej strategii działania, która będzie najlepiej odpowiadała zdolnościom klienta, jego pomysłowości, stylowi, temperamentowi i dyspozycji czasowej.
- Konstruowanie planu. Faza obejmuje konstruowanie przez klienta planu działania, którego realizacja doprowadzi do osiągnięcia zamierzonego celu. Plan powinien być możliwie jak najprostszy. Im bardziej skomplikowany, tym ryzyko niepowodzenia większe.
Warto zwrócić uwagę na to, że w opisanym modelu na wszystkich etapach proces wymaga aktywności i wysiłku klienta. Pomagający powinien pamiętać o uwzględnieniu indywidualnych potrzeb klienta. Konieczne jest zachowanie tempa procesu możliwego dla klienta, a nie preferowanego przez pomagającego.
Przedstawiony model pracy z klientem uzależnionym może być wykorzystany przez pracownika socjalnego, instruktora terapii uzależnień, wolontariusza, lidera z grupy samopomocowej – a więc pracowników nie posiadających uprawnień do prowadzenia psychoterapii. Opisane procedury mogą z powodzeniem być wykorzystywane w pracy z klientem, stanowiąc istotny i często niedoceniany pomost między terapią a resocjalizacją. W placówce ambulatoryjnej jest to szczególnie ważny element integrujący proces zdrowienia klienta na wielu płaszczyznach jego funkcjonowania. Należy podkreślić również fakt, że praca ta, zgodnie z obowiązującym standardem, podlega superwizji i ewaluacji, może być zatem na bieżąco modyfikowana i poddawana stałemu monitoringowi.
Podsumowanie
Skuteczność programów zależy przede wszystkim od kompetencji ich realizatorów, także od ich postawy etycznej. Konieczne jest uznawanie podmiotowości klientów. Ważne jest też różnicowanie oferty pomocy i dostosowywanie jej do zróżnicowanych potrzeb klientów.
Narkomania „dworcowo-meliniarska” – jako powszechny problem społeczny – odchodzi w przeszłość. Nasilenie się zjawiska uzależnień w szerokim tego słowa znaczeniu, a więc nie tylko alkoholizmu czy narkomanii, ale także hazardu, pracoholizmu, uzależnienia od internetu, zakupów bądź seksu dotyka coraz częściej osoby, które starają się swoje problemy godzić z funkcjonowaniem społecznym i psychoemocjonalnym. To właśnie stanowi wyzwanie dla placówek ambulatoryjnych. Osoby, które oprócz borykania się z problemami wynikającymi z używania środków psychoaktywnych aktywnie i twórczo uczestniczą w życiu społecznym, wymagają oferty pomocowej konstruowanej przez profesjonalistów z różnych szkół i dziedzin (m.in. medycyny, psychoterapii, dietetyki, coachingu, odnowy biologicznej) oraz wymuszają potrzebę stałego kształcenia się i rozwoju kadry merytorycznej.
Wpływa to bezpośrednio na jakość świadczeń udzielanych osobom uzależnionym i ich rodzinom, co przeczy stereotypowi niskiego poziomu usług dla niezasługujących na nie klientów. Rzeczywistość lecznictwa ambulatoryjnego świadczącego usługi zdrowotne dla uzależnionych spełnia coraz częściej wysokie standardy jakości, o czym przekonuję się w swej codziennej pracy oraz na spotkaniach i konferencjach organizowanych w naszym środowisku zawodowym w celu podnoszenia standardów pracy, których elementem kluczowym jest wysoko wykwalifikowana kadra merytoryczna.
Przypisy
- 1M. Kooyman, Społeczność terapeutyczna dla uzależnionych, Warszawa 2002.